
“保命”与“保质”
困扰超根治手术20年的难题
“妇科恶性肿瘤中,卵巢癌的生存率最低,复发率最高,它的5年生存率约为30%-40%。”于爱军主任提到,由于卵巢位于盆腔深处,体积小,多数患者早期没有典型的症状,很难被早期发现。约70%的患者确诊时已是晚期。
卵巢癌超根治术是晚期患者实现长期生存的重要手段之一,迄今已有二十年的发展历史,其目标是达到R0切除(术后肉眼无残留)。然而,当肿瘤侵犯肠道需行直肠切除吻合或多处肠管修补时,最凶险的并发症——吻合口瘘(肠道缝合处破裂导致粪便渗漏腹腔),始终是高悬在医患头上的“达摩克利斯之剑”。
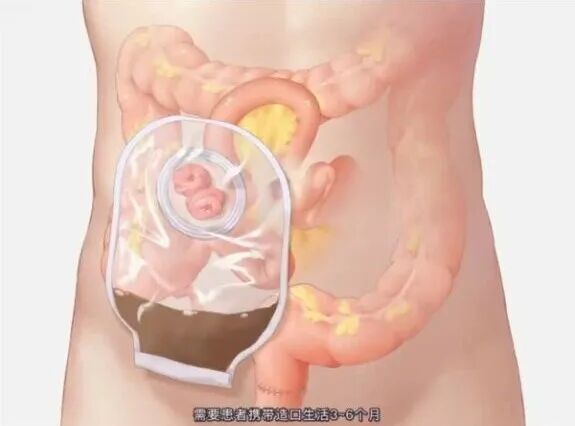
图1:传统的预防性造口术
因此,如果有方法既可以达到保护性造口的作用,又可以减少造口带来的生活不便及并发症、避免二次手术、更快地恢复肠道的功能,必将让患者极大获益。
创新破局
“支架法肠转流术”
实现一举多得
为解决这一难题,于爱军主任团队借鉴并创新性地应用了由浙江大学医学院附属邵逸夫医院蔡秀军教授发明的支架法肠转流术。团队成功将这一技术应用于一例既往有乳腺癌病史的晚期卵巢癌患者,该患者存着卵巢癌盆腹腔多发转移伴直肠侵犯,这是该术式在全球妇科肿瘤领域的首次应用。
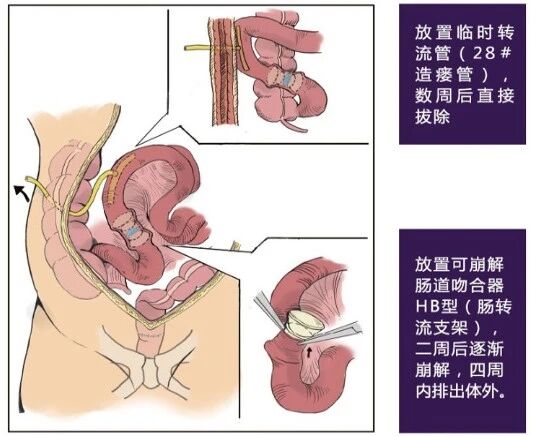
图2:支架法肠转流术
相较于传统造口,这一术式的突破性优势在于:
3.提升生活质量:患者术后可经口进食,无长期携带造口袋的心理负担和生活不便,极大地维护了生命尊严。
多学科协作助力患者快速康复
填补空白
重塑晚期卵巢癌治疗格局
作为支架法肠转流术在妇科肿瘤领域的首次尝试,手术面对卵巢癌手术范围更广、创伤更大、术后化疗更早等多重挑战。“不同于直肠癌,卵巢癌超根治术手术范围更广,创伤更大,往往面临着多段肠管的切除及修补。此外,卵巢癌患者往往术后接受更早的化疗,因此对转流管拔除后的引流口愈合造成不利影响。”于爱军团队邢洁副主任医师介绍。
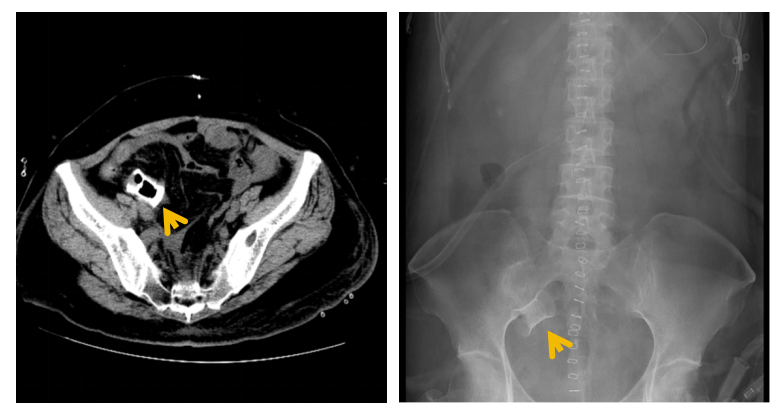
图3:术后盆腔CT及腹部平片可见完整小肠支架影子(箭头)
在妇科肿瘤外科、营养科及护理团队的通力合作下,患者邓女士术后恢复迅速,顺利进食,转流管引流通畅。术后复查显示支架位置良好,肝肾功能等指标稳定,并于术后第三周如期开始了首次静脉化疗。术后第四周,影像学证实支架已完全降解,转流管成功拔除,患者进食半流质后一切正常,吻合口愈合良好(如图4)。
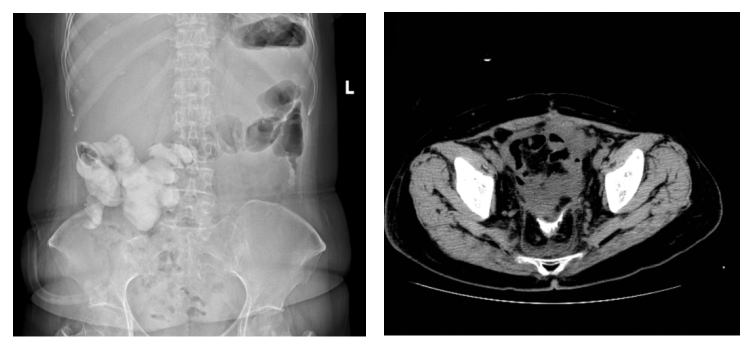
图4:术后腹部平片可见小肠支架完全降解(左)/肠道造影发现吻合口愈合良好(右)
该手术的成功,填补了可降解支架法肠转流术在妇科肿瘤领域的应用空白。于爱军主任表示:“这项技术真正做到了在追求根治效果的同时,极大化地保护了患者的器官功能和生活质量。它避免了预防性造口及其带来的一系列问题,是晚期卵巢癌外科治疗领域一个重要的理念革新与技术突破,为众多面临类似困境的患者带来了新的希望。”
浙江省肿瘤医院妇瘤外科团队始终致力于妇科肿瘤的临床与科研创新,积极引进并转化国内外前沿技术,力求以更微创、更精准、更人性化的治疗方案,为患者赢得生机与尊严。

图5:于爱军主任团队
来源:浙江省肿瘤医院